高血压的重要性,无须再强调。资料显示在众多心脑血管疾病中,高血压患病人数居首!根据《中国心血管健康与疾病报告2019》,推算我国高血压现患病人数达2.45亿!
目前对于高血压的治疗,很多人认为“血压低一些,好一些”。那么,真的是这样吗?舒张压有“下限”吗?
Hypertension:血压低一些,好一些

《高血压》(Hypertension)杂志2021年新近发表的一项研究结果再次肯定,收缩压(SBP)和舒张压(DBP)与心血管结局之间呈线[性.关.系],提示血压低一些,好一些。
研究资料显示,收缩压每增加10 mmHg,心血管病风险就会增加49%,冠心病风险会增加50%、中风风险会增加44%。
然而在临床中,也会遇到收缩压高但舒张压低的患者。用药上,强化降压降低收缩压的同时也会降低舒张压,舒张压的降低是否会增加并发症风险?
但既往的观察性研究提示,舒张压与心梗风险之间呈“J型”或“U型”曲线关系,舒张压降得太低可能会增加心肌梗死风险。
JAMA子刊:舒张压不要低于60mmHg!
2021年我国学者在JAMA Netw Open发表的研究结果指出,舒张压不要低于60 mmHg,否则增加心血管事件的发生风险。
研究显示,对于收缩压控制在130 mmHg以下者,舒张压在70~80 mmHg,主要终点、次要终点、非致命性心肌梗死和心血管死亡的发生风险均最低。
而舒张压低于60 mmHg,则会增加46%的主要终点事件发生风险,74%的次要终点发生风险,73%的心肌梗死风险和167%的非致死性脑卒中风险。
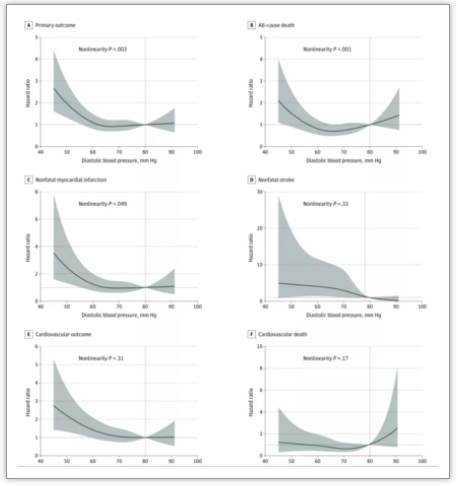
图不同舒张压降低范围主要终点、次要终点、全因死亡、非致死性心肌梗死、非致死性脑卒中、心血管死亡风险
Circulation:舒张压低于50mmHg也可以!
新近发表在《循环》(Circulation)杂志上的另一项研究又“提出了不同的意见”,该研究结果明确指出:即使舒张压降低到50 mmHg以下,也不会增加心脏病发生的风险!
有媒体预测这是“高血压治疗颠覆性研究,或将改写临床指南!”

与既往的观察性分析不同,该研究使用孟德尔随机化(MR)分析。与传统的观察性研究相比,孟德尔随机化分析更不易受到混杂因素和反向因果关系的影响。
该研究结果显示,舒张压的正常水准似乎并无下限,当患者舒张压低于50 mmHg,也并无遗传学证据表明会增加心脏病风险。
研究者首先应用传统方法进行了分析,结果一如之前所示,舒张压与心肌梗死间存在“J”关系。
而之后的孟德尔随机化分析研究则并未发现舒张压与包括心肌梗死在内的不良心血管事件呈非线性的“J”型或“U”型关系。
线性孟德尔分析显示,舒张压的升高会增加心血管不良事件风险;非线性孟德尔分析则显示,随着舒张压降低,心肌梗死风险在持续降低,即便在基线舒张压水准较低的人,也是如此。
作者认为,如果患者的收缩压较高,而舒张压偏低,例如在70 mmHg左右,在将收缩压降至目标值的同时,舒张压自然也会降低,但这并不是坏事。
针对新近发布的这一研究结果,也有专家提醒,在临床随机研究验证之前,尚不能建议舒张压偏低的高血压患者强化降压。
那么,具体到临床实践
收缩压高、舒张压低,到底该怎么用药?
上海交通大学医学院附属瑞金医院、上海市高血压研究所王继光教授此前参与中国医学论坛报组织的线上答疑活动时解释道,如果是老年患者,大动脉[弓单]性功能下降或大动脉硬化,导致这类单纯收缩期高血压,即收缩压升高,舒张压正常甚至很低,仅有50~60 mmHg,此时我们只需要关注收缩压,而不用担心舒张压不能低至60 mmHg以下。
只有对于单纯舒张期高血压的患者,才有不能降至60 mmHg以下的说法。对于老年收缩期高血压患者,舒张压只有50 mmHg,而收缩压高达180 mmHg时,如果按照上述原则,就无法启动降压治疗,这显然是极其错误的,也严重违背了老年单纯收缩期高血压需要进行降压治疗的基本理论。因而,对于此类患者,一定要使用降压药控制升高的收缩压。
但是,如果患者年龄在80岁以上,不建议收缩压降得很低,如降至120~130 mmHg,推荐将收缩压降至150 mmHg就可以。对于年龄在65~80岁之间的老年人,收缩压可以降至150 mmHg以下,如降至140 mmHg左右甚至更低一点。如果患者年龄小于65岁,强烈建议将收缩压降至140 mmHg以下,降至130 mmHg左右的理想水准而没有任何耐受性问题,也是完全可以的。
因此,对于单纯收缩期高血压患者,舒张压不高,此时主要是看收缩压水准,而不要看舒张压是否又低了。而且通常来说,大动脉[弓单]性通过控制血压得到明显改善时,舒张压不但不会下降,有时还会略微升高。所以治疗单纯收缩期高血压不仅可以降低心血管事件风险,也可以改善大动脉[弓单]性功能,获得更加健康的血压形态,收缩压合适,舒张压也变得越来越合适。